
Остеохондроз позвоночника вызывает разнообразную симптоматику: боли в спине, мышечную усталость, уменьшение амплитуды движения, неврологические симптомы, связанные с защемлением нервов, признаки сосудистой недостаточности, вызванные компрессией артерий. Не исключено повышение температуры в период острого воспаления.
Температура при остеохондрозе – в целом достаточно редкий, но весьма тревожный и показательный признак заболевания. Игнорировать данный симптом – нецелесообразно и опасно. При стойком или периодическом повышении температуры при остеохондрозе шейного, грудного или крестцового отделов следует обязательно выяснить причины данного явления клиническим способом и по возможности устранить их.
В статье мы рассмотрим сопутствующие симптомы повышения температуры при дегенеративных патологиях позвоночника, изучим факторы, способствующие развитию воспаления, выясним, нужно ли устранять высокую температуру при остеохондрозе и если да, то какими методами.
Повышение температуры при остеохондрозе – общие сведения
При вялотекущем хроническом остеохондрозе, протекающем по типичному сценарию, температура чаще всего остаётся в пределах нормы. Больной страдает от болей в спине (локализация зависит от очага поражения), усталости, общего ухудшения самочувствия.
Болезнь всегда влияет на работоспособность человека и статус его защитной системы. Люди с диагностированным остеохондрозом обладают повышенной чувствительностью к инфекционным агентам и более подвержены травмам и повреждениям спины. Любые инфекции и травмы, даже незначительные, чреваты развитием воспаления и повышения температуры.
Сам остеохондроз в острой стадии тоже может вызвать временное повышение температуры – сначала в зоне поражения, а затем и общее. Высокая температура – признак стремительного развивающегося патологического процесса. Данный симптом связан с активностью иммунной системы организма. Это своего рода защитная реакция, призванная либо обезвредить чужеродных агентов, проникших во внутренние среды организма, либо ускорить метаболические реакции для быстрого вывода токсинов.
Чаще всего наблюдается температура при шейном остеохондрозе. Дегенеративные процессы в поясничной зоне тоже могут спровоцировать воспаление нервных окончаний и повышение температуры на 1-2 градуса. Иногда данный симптом длится не больше суток и исчезает сам по себе, в других случаях лихорадка приобретает стойкий и прогрессирующий характер.
Внимание! Любой вариант течения остеохондроза, связанный с внезапным повышением температуры, требует самого пристального внимания. Устранять симптом с помощью жаропонижающих средств без врачебной консультации и полноценного обследования – недопустимо и опасно. Такие препараты просто не помогут при остром остеохондрозе; более того, они могут усугубить течение болезни и спровоцировать непредсказуемые реакции.
В целом спинной мозг, который нередко страдает от компрессии при прогрессирующем остеохондрозе и его осложнениях, не связан с нейрогенной регуляцией температуры тела. За это отвечает особый центр в головном мозгу. Психогенное повышение температуры – явление нечастое и обычно связанное с нарушением деятельности ЦНС. При остеохондрозе такое возможно лишь при стойких нарушениях кровоснабжения головного мозга, вызванных сдавливанием артерий в шейном отделе.
Причины повышения температуры
Незначительный рост температуры – ещё не повод для паники, но явный сигнал организма о внутренних неполадках. Врачи-вертебрологи и ортопеды, занимающиеся дегенеративными патологиями позвоночника, считают, что при остеохондрозе любого из спинных отделов высокая температура выступает признаком не самой болезни, а сопутствующих ей осложнений и патологических последствий.
Наиболее вероятные причины повышения температуры следующие:
- Развитие протрузий и грыж межпозвоночных дисков (эти болезни – неизбежное следствие запущенного или прогрессирующего остеохондроза);
- Стеноз канала спинного мозга и корешковый синдром;
- Синдром позвоночной артерии;
- Острое воспаление мышечно-связочных структур, вызванное спазматическими явлениями и блокировками.
Каждую из причин стоит рассмотреть максимально подробно.
Протрузии и грыжи
Протрузия – это смещение межпозвоночного диска, его выпячивание в позвоночный канал без разрыва фиброзного кольца. Повреждение упомянутой структуры свидетельствует о дальнейшей стадии разрушительных процессов – грыже межпозвоночного диска. И протрузии, и грыжи часто сопровождаются острым воспалением. Именно оно выступает прямой причиной повышения температуры.
Протрузии и грыжи диска почти всегда приводят к компрессии нервных окончаний, что приводит к возникновению корешкового синдрома и развитию воспаления. В медицине воспалением именуется комплекс патологических реакций, возникающих в результате раздражения или обширного повреждения клеточных структур.
Воспалительная реакция направлена на устранение продуктов повреждения и токсинов, сопровождающих патологические процессы. Повышение температуры – характерный признак воспаления. При остеохондрозе показатели градусника редко повышаются выше 38,5оС, однако игнорировать стойкую субфебрильную температуру не стоит.
Стеноз канала спинного мозга
Запущенный остеохондроз позвоночника вызывает медленное, но неизбежное сужение (стеноз) просвета спинномозгового канала. Это связано с комплексными трансформациями дегенеративного и дистрофического характера. Нередко такие процессы выступают следствием возрастного износа хрящевых и твёрдых тканей.
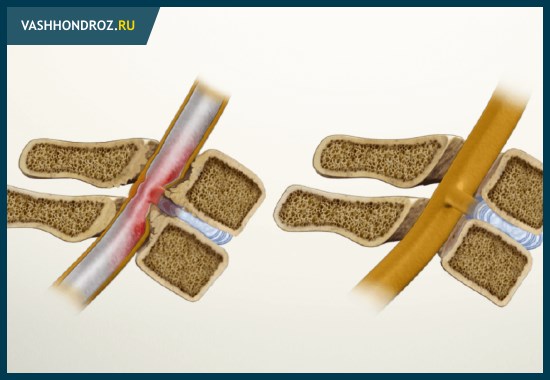
Сужение канала вызывают также микротравмы и повреждения позвоночника, связанные с профессиональной деятельностью или занятиями силовыми видами спорта. Стеноз приводит к увеличению давления на спинной мозг. Результаты такого явления весьма неприятны:
- Нарушение функций внутренних органов и иннервации конечностей;
- Болевой синдром;
- Воспалительные процессы, приводящие к повышению температуры.
Выпирание межпозвоночных дисков, появление остеофитов (костных наростов на телах позвонков), утолщение связок – все эти явления способствуют развитию неврологических и воспалительных реакций. Запущенные клинические ситуации довольно часто сопровождаются субфебрильным повышением температуры и требуют профессионального медицинского воздействия.
Синдром позвоночной артерии
Ситуация, при которой развивается синдром позвоночной артерии, характерна для шейного остеохондроза. Синдром развивается по аналогии с компрессией спинного мозга и нервных корешков: анатомический статус позвоночных структур меняется, что приводит к сдавливанию левой и/или правой позвоночной артерии. Именно эти кровеносные сосуды отвечают за кровоснабжение головного мозга.
Артерии окружены нервными тканями – их раздражение тоже чревато воспалительными реакциями. Повышение температуры обычно сопровождается выраженным отеком в очаге воспаления и интенсивными болевыми ощущениями. Почти всегда присутствуют дополнительные симптомы:
- Пульсирующие головные боли в затылочной области;
- Тошнота, реже рвота;
- Зрительные нарушения: снижение остроты зрения, диплопия (двоение в глазах), «туман», «мушки» и прочие зрительные эффекты;
- Шум в ушах или в одном ухе;
- Ишемические атаки, вызванные ухудшениями питания головного мозга.
Игнорировать данные проявления – безответственно и опасно. Не исключено развитие инсульта – стойкого и обширного нарушения кровообращения мозга, вызывающее необратимый некроз его отдельных участков.
Другие причины
Более редкие предрасполагающие факторы, способствующие повышению температуры при остеохондрозе:
- Миофасциальный черепной синдром;
- Неврозы;
- Воспаление мышц и связок:
- Травмы спины.
Зафиксированы случаи, когда субфебрильная температура в районе 37,5оС держалась у больных остеохондрозом неделями и месяцами. Причина – неврологические нарушения, вызванные специфической реакцией организма на заболевание. Неврозы часто сопровождаются тревожностью, раздражительностью, повышенной чувствительностью к громким звукам, бессонницей, гипергидрозом ладоней и всего тела (повышенной потливостью).
Бывают случаи мышечного воспаления (фибромиалгии), когда длительные блоки и спазмы мускулатуры приводят к её дисплазии (потере функциональных свойств и патологическому развитию). Воспаление мышц сопровождается скованностью спинного отдела и интенсивными болями.
Диагностика
Главная задача пациента и врача – выяснить глубинную причину повышенной температуры. Для этого проводится комплексное исследование организма с целью выявить очаги воспаления, инфекции или иные патологии. Важно также дифференцировать остеохондроз от других болезней с аналогичными симптомами – например, пневмонии или туберкулеза.
Назначаются следующие процедуры:
- Лабораторные анализы крови для выявления маркеров воспаления или инфекции;
- МРТ пораженного отдела позвоночника;
- Рентгенография;
- Компьютерная томография;
- Забор спинномозговой жидкостью с помощью пункции и дальнейшее исследование образца под микроскопом.
Для исключения заболеваний сердца (если есть подозрения на таковые) назначают электрокардиографию. Проводятся также двигательные тесты, индивидуальные для каждого пациента.
Меры воздействия
Наличие красноты, отёка, температуры выше 38,5оС и прочих признаков воспаления – прямой повод назначить противовоспалительные препараты. Субфебрильную температуру сбивать препаратами нецелесообразно: для её стабилизации применяют другие меры воздействия.

Современные НПВП (Кетонал, Диклофенак, Вольтарен, Анальгин) действуют эффективно и быстро, давая минимум побочных реакций. Тем не менее, злоупотреблять такими средствами не рекомендуется, поскольку противовоспалительная терапия носит чисто симптоматических характер.
Другие лекарства, назначаемые при стойком повышении температуры:
- Анальгетики;
- Жаропонижающие;
- Хондропротекторы;
- Миорелаксанты;
- Витаминные комплексы.
Лекарства назначаются преимущественно в форме мазей, гелей и кремов для локального применения. Такие средства не воздействуют на пищеварительный тракт и почти не проникают в кровоток, обеспечивая локальный оздоровительный эффект. Реже применяют таблетированные препараты и инъекции.
После стабилизации состояния больного необходимо провести основное лечение остеохондроза. Здесь главными терапевтическими методиками выступают: физиотерапия, лечебная гимнастика, профессиональный массаж, мануальная терапия, рефлексотерапия.
